Публикации
Информация для специалистов
Информация предназначена для специалистов здравоохранения и не может быть использована иными лицами, в том числе для замены консультации с врачом и для принятия решения о применении данных препаратов!
Микозы верхних дыхательных путей: современное состояние и проблемы
Микозы верхних дыхательных путей: современное состояние и проблемы
В новый век медицина вступила с развитым направлением медицинской микологии. Последние десятилетия называли даже “золотым веком” медицинской микологии, подразумевая успехи, достигнутые в диагностике и лечении микозов – грибковых инфекций человека.
Актуализация проблемы микозов, ставшая особенно заметной с середины XX века, обусловлена рядом причин: в первую очередь, ростом числа заболеваний, сопровождающихся иммунодефицитными состояниями, успехами антибактериальной терапии (место бактерий в экосистеме занимают микромицеты), внедрением новых медицинских технологий и др. На данный момент описано уже около 100 видов патогенных и 400 условно-патогенных грибов [1,2,3].
В последние два десятилетия в странах дальнего зарубежья, России, Казахстане и Украине зафиксирован рост числа поверхностных и глубоких микозов, в том числе и ЛОР-органов [3,4,5]. В нашей республике таких данных нет. В настоящее время в РБ существует проблема организации и развития лабораторной микологической службы и клинической микологии (обучения и подготовки кадров). Развитие трансплантологии, онкогематологии и онкологии в целом, ухудшение экологической обстановки (воздействие ионизирующего излучения) приводит в итоге к формированию популяции людей с вторичными иммунодефицитами и повышенной восприимчивостью к грибковым заболеваниям. Проблема микозов затрагивает в первую очередь инфекционистов, гинекологов, дерматовенерологов, гематологов, онкологов, пульмонологов, оториноларингологов. Необходимо более широкое внедрение и освещение вопросов медицинской микологии в медицинских ВУЗах республики.
Проблема выявления и лечения микозов в оториноларингологии приобретает всё большее значение по ряду причин: широкое распространение, более тяжелое течение данной патологии, изменение спектра микобиоты и рост резистентности микромицетов к антимикотическим препаратам [4,5]. Грибковые заболевания верхних дыхательных путей (ВДП) встречаются значительно чаще, чем диагностируются. Слизистая оболочка ВДП и кожа являются первым барьером и самым частым местом колонизации для микотической инфекции [6,7]. Зачастую этиологическая роль грибов при воспалительных заболеваниях ВДП оценивается недостаточно, что отражает неправильное представление о характере патологии и, следовательно, приводит к нерациональному лечению. Диагностика этих заболеваний представляет известные трудности, так как не существует патогномоничных клинических признаков, а основным доказательством микоза служит обнаружение возбудителя в субстратах больного [5,8]. За последнее десятилетие отмечается изменение спектра микобиоты и возрастающий уровень резистентности Candida albicans и штаммов Candida non-albicans к флуконазолу, который является препаратом выбора для терапии большинства клинических форм кандидоза [9]. Для эффективной терапии микозов ВДП необходимым условием является проведение видовой идентификации и определение чувствительности возбудителей к противогрибковым препаратам [4,10]. Отсутствие современных данных в отечественной литературе о микромицетах, вызывающих поражение ВДП, обуславливает часто неправильную диагностику микозов и выбор антимикотического препарата.
С момента выхода в свет монографии В.Я. Кунельской «Микозы в оториноларингологии» (1989) прошло 20 лет: многие вопросы этиопатогенеза, диагностики и лечения требуют пересмотра [11]. Подбор подходящего антимикотика на основе определения чувствительности возбудителя in vitro является экономически более эффективным, чем эмпирическая замена одного препарата другим [4,9]. Отсутствие доступной методики определения чувствительности грибов и недостаточная техническая оснащенность не позволяет проводить их в каждой лаборатории клинической микробиологии.
Цель исследования: изучение спектра микобиоты ВДП при заболеваниях ЛОР-органов и уровня резистентности к основным антимикотическим препаратам клинически значимых штаммов для проведения рациональной эмпирической терапии грибковых инфекций в оториноларингологии.
Материалы и методы
Нами произведено микологическое обследование 147 пациентов в возрасте от 18 до 64 лет с клиническими признаками грибковой инфекции ВДП, находившихся на обследовании и лечении в ЛОР-клинике ГоГМУ и консультативно-поликлиническом отделении РНПЦ радиационной медицины и экологии человека в 2006-2008гг. Забор материала производился до начала антибактериальной и антимикотической терапии. Транспортировка осуществлялась в течение 2-3 часов в пробирке с транспортной средой Амиеса. Идентификация, определение чувствительности грибов и анализ полученных данных проводился с помощью микробиологического анализатора miniAPI фирмы bioMerieux (Франция). Для идентификации применялись планшеты (стрипы), содержащие дегидрированные биохимические субстраты (от 16 до 32тестов). Исключались культуры, не имеющие клинического значения. Определение чувствительности к противогрибковым препаратам (флюцитозину, амфотерицинуВ, флуконазолу, итраконазолу и вориконазолу) проводилось на стрипах (ATB FUNGUS-3) фирмы bioMerieux (Франция) в полужидкой среде адаптированной к требованиям стандартного метода разведений Института клинических лабораторных стандартов (CLSI)- NCCLS М-44, США. Для контроля качества определения чувствительности использовались контрольные штаммы американской коллекции микроорганизмов (ATCC).
Результаты и обсуждение
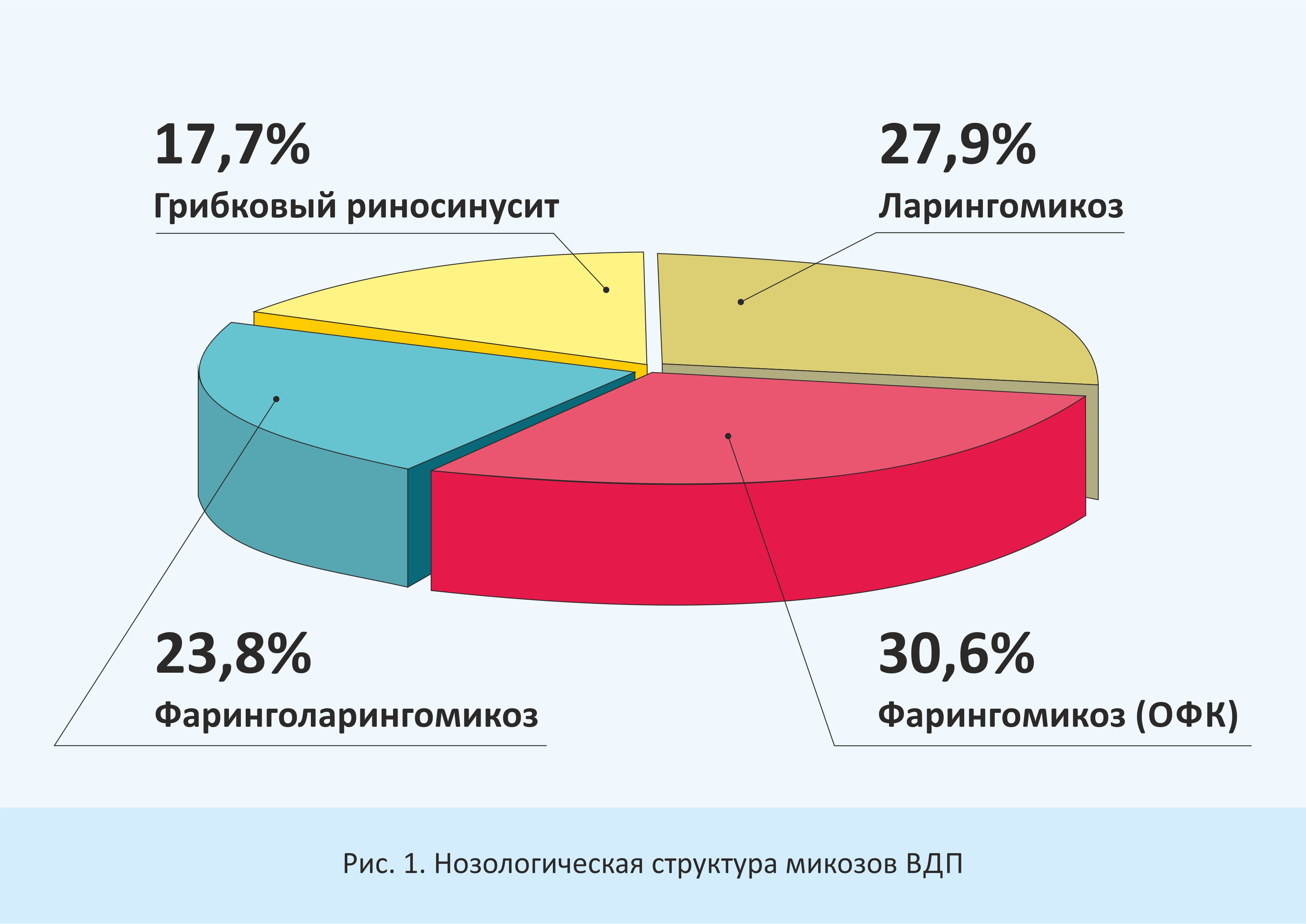
Больные распределены по нозологическим формам следующим образом: ларингомикоз – 41(27,9%), фарингомикоз – 45 (30,6%), фаринголарингомикоз – 35 (23,8%), грибковый риносинусит – 26 (30,6%) (рис.1).
Основные демографические характеристики пациентов представлены в таблице 1.
Табл.1
|
|
Мужчины
n (%)
|
Женщины
n (%)
|
Средний возраст (лет)
|
|
Фарингомикоз
|
17 (37,7)
|
28 (62,3)
|
38±6,8
|
|
ларингомикоз
|
36 (87,8)
|
5(12,2)
|
56±2,4
|
|
фаринголарингомикоз
|
26(74,3)
|
9(25,7)
|
45±6,5
|
|
грибковый риносинусит
|
10 (41,7)
|
16(58,3)
|
32±4,3
|
|
Всего
|
90 (62)
|
55 (38)
|
43±7,5
|
Следует отметить, что в группе больных с ларинго- и фаринголарингомикозами превалируют мужчины (87,8% и 74,3% соответственно) в возрасте 51±4,5 лет. Это факт, вероятнее всего, обусловлен аналогичными причинами, как и хронический гиперпластический ларингит.
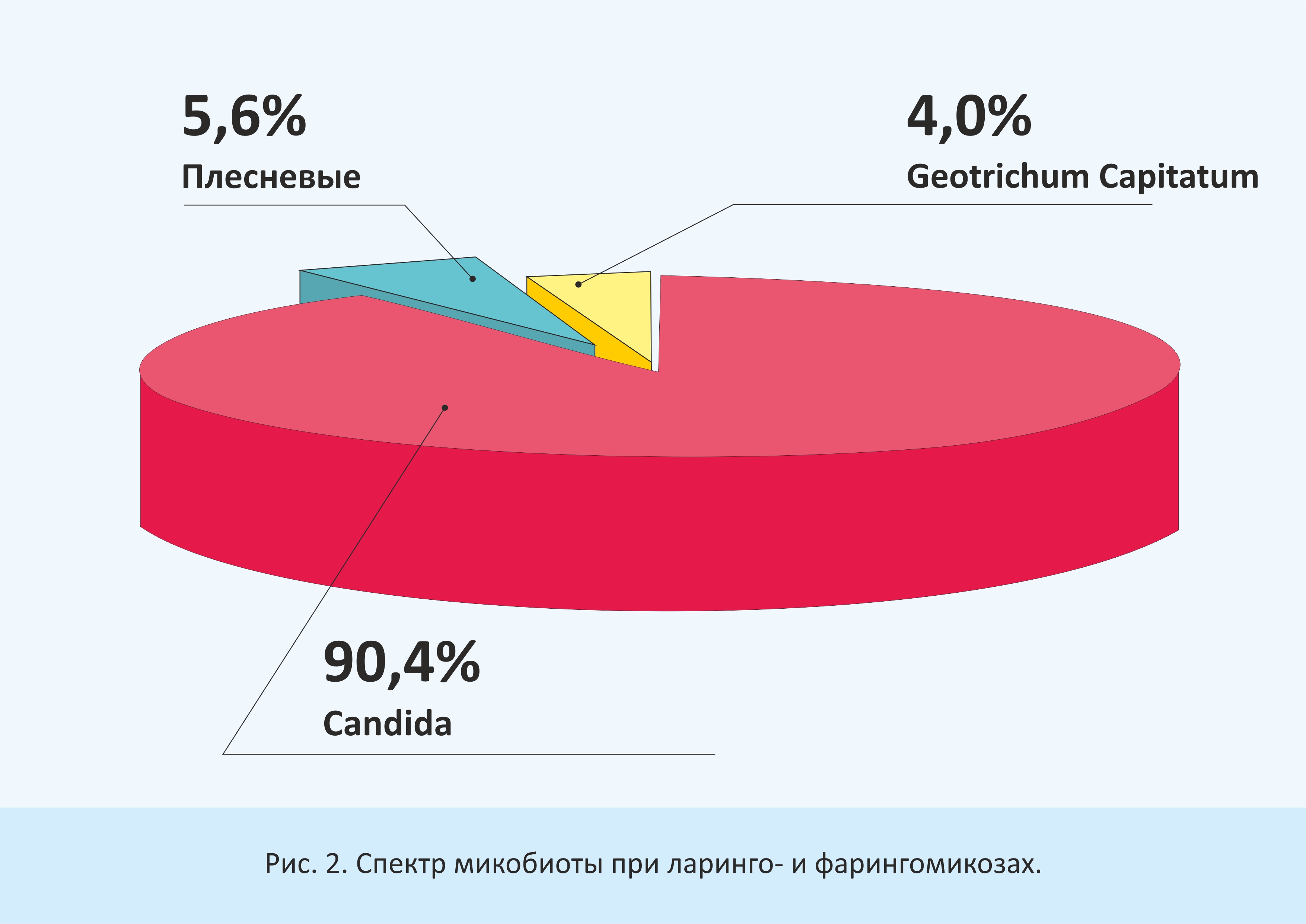
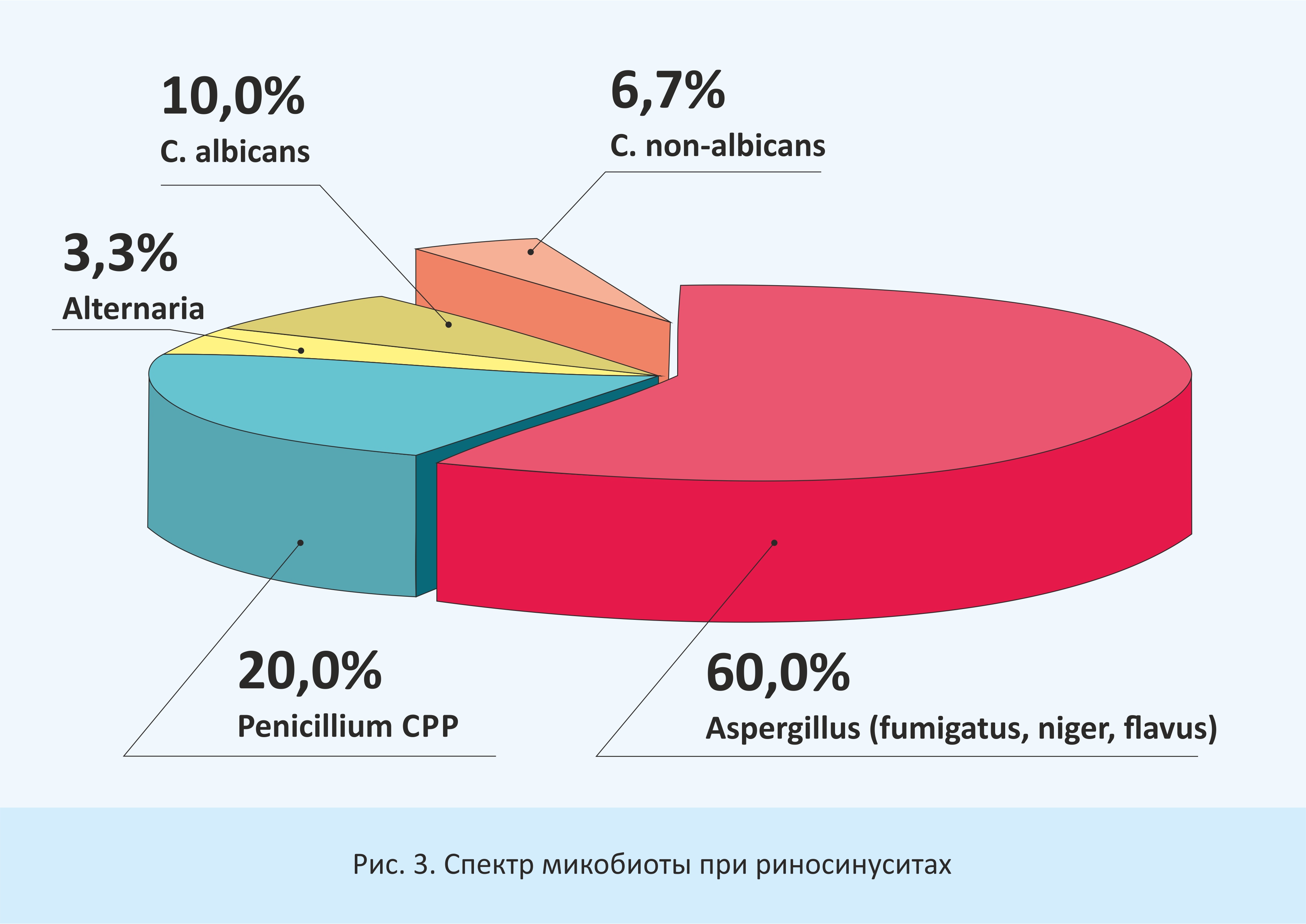
Доминирующими видами при ларинго- и фарингомикозах являются Candida albicans (72%), C. krusei (10%). Реже выделены C.parapsilosis (2,8%), C. valida (2,8%), C. tropicalis (1,4%) и C. glabrata (1,4%), Geotrichum capitatum (4%), Aspergillus spp. и Penicillium spp. (5,5%) (рис.2). При грибковых риносинуситах большее значение приобретает плесневая микобиота: Aspergillus fumigatus (niger, flavus) (60%), Penicillium spp.(20%), Alternaria (3,3%); реже встречаются C. albicans (10%) и C. non-albicans (6,7%) (рис.3).
В результате определения чувствительности к антимикотическим препаратам получены следующие результаты. Являясь ведущим возбудителем кандидозов, C. albicans сохраняет высокую чувствительность к флуконазолу (86%) и итраконазолу (82%). На фоне возрастающей этиологической значимости при фаринголарингомикозах грибов группы Candida non-albicans (18,4%) отмечен довольно высокий уровень их резистентности к флуконазолу: C. krusei (100%), C. valida (67%), C.tropicalis (60%) и C.glabrata (33%). Устойчивость Candida non-albicans к итраконазолу не превышает 17%. Все выделенные штаммы грибов рода Candida (100%) чувствительны к амфотерицину В и вориконазолу, . Geotrichum capitatum чувствительны только к амфотерицину В и вориконазолу. Плесневые грибы устойчивы (100%) к флуконазолу, чувствительны к амфотерицину В (100%), вориконазолу (100%), итраконазолу (98%). Исходя из полученных данных об этиологии и антимикотикорезистентности возбудителей микозов ВДП, а также, учитывая собственный клинический опыт [12], можно сделать вывод о целесообразности, эффективности и безопасности применения итраконазола (микотрокс) в лечении данной патологии.
Выводы
1. Учитывая распространенность кандидозов ВДП необходимо внедрение в практику лабораторий клинической микробиологии доступных стандартных методов идентификации и определения чувствительности возбудителей кандидозов.
2. При фаринголарингомикозах ведущим этиологическим агентом в нашем регионе является C.albicans (72%) и C. krusei (10%). Плесневая микобиота (Aspergillus spp., Penicillium spp.) имеет доминирующее значение при грибковых риносинуситах (83,3%).
3. Полученные данные об активности флуконазола in vitro позволяют продолжить его использование в качестве препарата выбора для лечения большинства форм кандидозов ВДП.
4. Для проведения антимикотической терапии при выявлении плесневой микобиоты препаратом выбора является итраконазол. Препаратами резерва для лечения микозов ВДП в современных условиях являются вориконазол и амфотерицин В.
Литература:
-
Сергеев, А.Ю. Грибковые инфекции: руководство для врачей/ А.Ю. Сергеев, Ю.В. Сергеев – М.: ООО «Биномпресс», 2004. – 440с.
-
Крюков, А.И. Микозы в оториноларингологии/ А.И. Крюков [и др.]// Consillium Medicum. Оториноларингология. – 2004. – том 6. – №4. – С.46-58.
-
Заболотный, Д.И. Роль грибов в патологии верхних дыхательных путей и уха/ Д.И. Заболотный, И.С. Зарицкая, О.Г. Вольская// Журн. ушн. нос. и горл. бол.-2002.-№5.-С.2-15.
-
Тастанбекова, Л.К. Видовой спектр и биологические свойства плесневых грибов при микозах ЛОР-органов: автореф. дис ...канд.мед.наук: 03.00.07/ Л.К. Тастанбекова, Казах. нац. мед. ун-т. - Алматы,2004.- 29с.
-
Буркутбаева, Т.Н. Диагностика и лечение микотических поражений верхних дыхательных путей, вызванных мицелиальными микромицетами/ Т.Н. Буркутбаева // Рос. оториноларингология. – 2005.-№3.- С.40-43.
-
Профлорцентр РМАПО [Электронный ресурс] / Микотическая инфекция и антифунгальный иммунитет при оториноларингологической патологии / Арефьева Н.А. [и др.] Режим доступа: http:// - www.lorcentr.ru - Дата доступа: 05.01.2009
-
Vennewald I., Hencer M., Klemm E., Seebacher C. Fungal colonization of paranasal sinuses // Mycoses. – 1999. -- № 42, Suppl.2. – P.33-36.
-
Аравийский, Р.А Диагностика микозов/ Р.А. Аравийский, Н.Н. Климко, Н.В.Васильева – СПб: Издательский дом СПбМАПО, 2004. – 186с.
-
Веселов, А.В. Эпидемиология возбудителей кандидозов и их чувствительность к азолам: результаты исследования ARTEMIS Disk/ А.В.Веселов [и др.]// Клин.микробиол.антимикроб.химиотерапия, 2005.—том 7. – №1. – С.68-76.
-
Елинов, Н.П. Аспергиллёзная инфекция: подходы к диагностике и лечению/ Н.П. Елинов, В.С. Митрофанов, Р.М. Чернопятова // Проблемы медицинской микологии. – 2002. – Т.4.-№1.-С.1-14.
-
Кунельская, В.Я. Микозы в оториноларингологии/ В.Я. Кунельская. – М.:Медицина, 1989. – 320с.
-
Редько, Д.Д. Системная антимикотическая терапия хронического грибкового риносинусита/ Д.Д. Редько, И.Д. Шляга, Н.И.Шевченко// Медицинская панорама. – 2008. - №7.- С.12-16.

