Публикации
Информация для специалистов
Информация предназначена для специалистов здравоохранения и не может быть использована иными лицами, в том числе для замены консультации с врачом и для принятия решения о применении данных препаратов!
Оценка эффективности эрадикационной терапии первой линии при инфекции Helicobacter Pylori у детей
Оценка эффективности эрадикационной терапии первой линии при инфекции Helicobacter Pylori у детей
Заболевания желудка и двенадцатиперстной кишки (ДПК) у детей - серьезная медицинская и социальная проблема. В настоящее время инфекция Helicobacter pylori (НР) считается важнейшим этиопатогенетическим фактором развития воспалительных изменений в слизистой оболочке гастродуоденальной зоны.
По данным ряда авторов, инфицированность НР детей старше 7 лет с болевым абдоминальным и/или диспепсическим синдромом достигает 80% (2,10). В зависимости от вирулентных свойств микроорганизма и генетических особенностей макроорганизма исходы инфицирования H. pylori различны. Длительная персистенция микроорганизма может приводить к развитию атрофического мультифокального гастрита, аденокарциномы желудка, MALT-лимфомы.
Стандарты эрадикации инфекции H. pylori, принятые Маастрихтским Консенсусом-3 в 2005 г., относятся к мероприятиям упреждающего реагирования на рост резистентности Н. pylori по отношению к ранее рекомендованным Маастрихтским консенсусом–2 протоколам терапии. Согласно рекомендациям Европейской рабочей группы по изучению НР (EHPSG), возможно удлинение курса эрадикационной терапии до 10-14 дней (6,7).
В тех случаях, когда качественными “локальными” исследованиями продемонстрирована его эффективность, может использоваться 7-дневный протокол. Терапия первой линии - ингибитор протонной помпы (ИПП) в стандартной дозировке 2 раза в день + кларитромицин 500 мг 2 раза в день + амоксициллин 1000 мг 2 раза в день (или метронидазол по 500 мг 2 раза) рекомендуется, если резистентность наиболее распространенных штаммов H.pylori к кларитромицину в данном регионе не превышает 10-15%, а к метронидазолу – 40%.
При отсутствии эффекта после назначения препаратов первой линии назначается терапия второй линии: ИПП в стандартной дозе 2 раза в сутки + висмута субсалицилат/субцитрат 120 мг 4 раза в день + метронидазол 500 мг три раза в день + тетрациклин 500 мг 4 раза в день (4,5).
В соответствии с положениями Маастрихтского Консенсуса-3, эрадикация НР у детей проводится теми же препаратами, что и у взрослых, но с расчетом суточных доз лекарств, исходя из массы тела. Рекомендации по диагностике НР-инфекции аналогичны прежнему соглашению, за исключением того указания, что быстрый уреазный тест дает возможность диагностировать Н. pylori и, при положительном результате, назначать эрадикационную терапию, не прибегая к биопсии (7).
Лечение НР-инфекции должно быть экономически доступным для больного, хорошо переноситься, а количество вылечившихся пациентов составлять не менее 80%. Изучение эффективности эрадикационных протоколов, проведенное в нашей стране у взрослых, показало, что препаратами выбора в тройной терапии первой линии являются ИПП, амоксициллин и кларитромицин (8,9).
Высокая частота хеликобактерной инфекции в детской популяции обуславливает необходимость выбора эрадикационных схем и длительности лечения, оптимальных именно для детского возраста (10). Назначение двух антибактериальных препаратов в течение 2-х недель обуславливает их определенную агрессивную направленность и в отношении макроорганизма. Удлинение курса лечения до 14 дней в педиатрии, на наш взгляд, является неприемлемым и, безусловно, приоритет должен быть отдан более щадящим схемам.
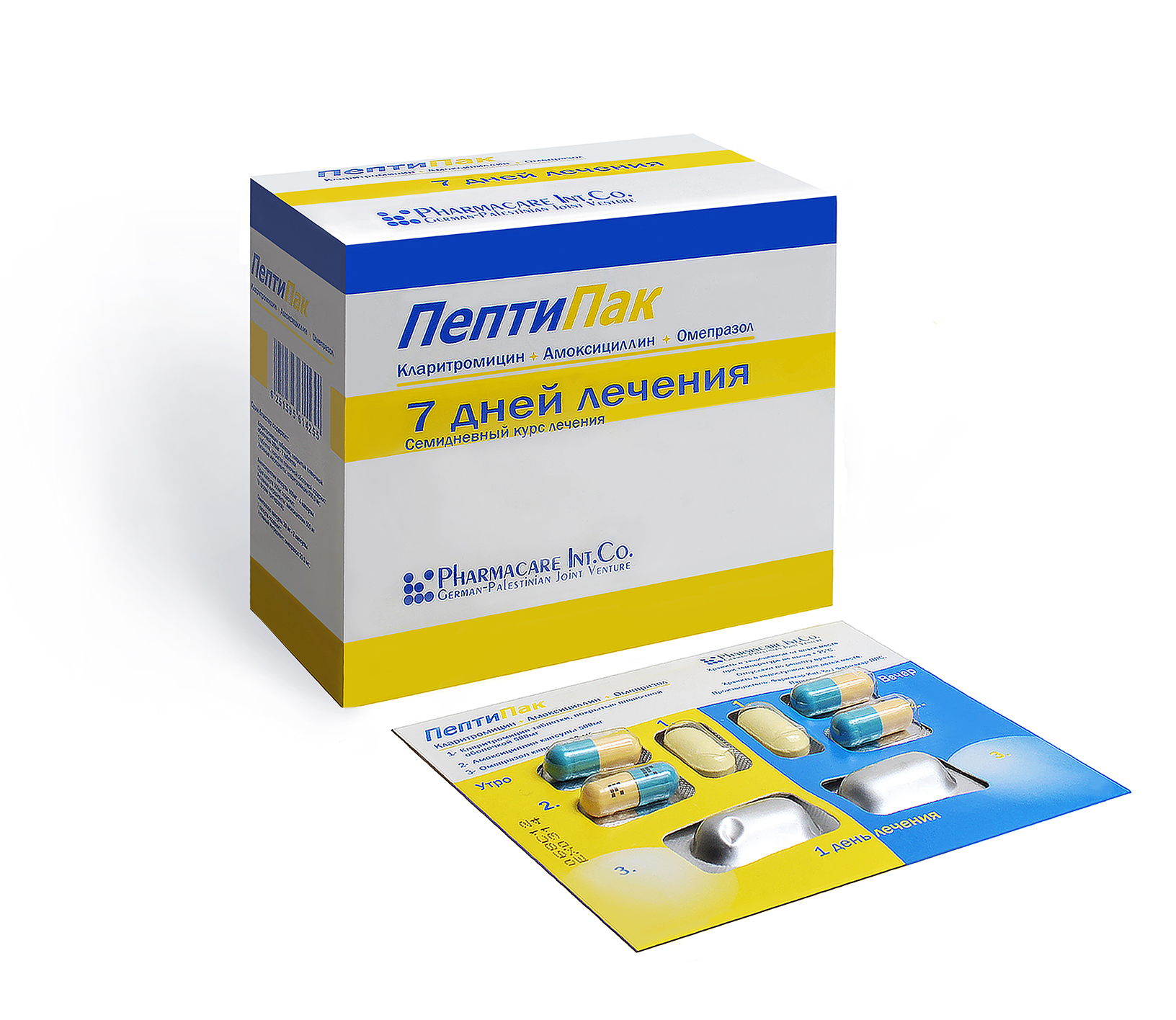 Комбинированным препаратом, зарегистрированным в Республике Беларусь, соответствующим рекомендациям EHPSG - 2005, является Пептипак. В одной упаковке находится семь блистеров, каждый из которых содержит суточный набор лекарственных средств для проведения эрадикации 1-й линии: омепразол (Омепрал) 20 мг × 2 раза, кларитромицин (Кларикар) 500 мг × 2 раза, амоксициллин (Амоксикар) 1000 мг × 2 раза в день. Все препараты принимают за 20-30 минут до еды. Удобство в распределении суточной дозы позволяет соблюдать приверженность пациента и его родителей к терапии.
Комбинированным препаратом, зарегистрированным в Республике Беларусь, соответствующим рекомендациям EHPSG - 2005, является Пептипак. В одной упаковке находится семь блистеров, каждый из которых содержит суточный набор лекарственных средств для проведения эрадикации 1-й линии: омепразол (Омепрал) 20 мг × 2 раза, кларитромицин (Кларикар) 500 мг × 2 раза, амоксициллин (Амоксикар) 1000 мг × 2 раза в день. Все препараты принимают за 20-30 минут до еды. Удобство в распределении суточной дозы позволяет соблюдать приверженность пациента и его родителей к терапии.
Цель нашего исследования - изучение эффективности препарата Пептипак в качестве протокола первой линии (ИПП+кларитромицин+амоксициллин) в эрадикации H. pylori у детей при продолжительности курса лечения 7 и 10 дней.
Под нашим наблюдением находилось 47 пациентов (22 мальчика и 25 девочек) в возрасте от 10 до 17 лет (средний возраст 13,5 лет) с диагнозом хронический гастрит, ассоциированный с НР и язвенная болезнь ДПК в стадии ремиссии (44 чел. и 3 чел. соответственно). Все пациенты проходили лечение в 17-й детской городской клинической поликлинике Минска. Эзофагогастродуоденоскопия (ЭГДС) проводилась на базе 2-й и 4-й ДКБ и ДИКБ.
Критерии включения в исследование: наличие данных морфологического исследования гастробиоптатов; пациент не получал антисекреторных, антибактериальных и антацидных препаратов; добровольное информированное согласие родителей на участие их ребенка в исследовании.
Критерии исключения из исследования: первичная язва ДПК, непереносимость антибиотиков пенициллинового ряда и макролидов. Диагноз устанавливался на основании анамнеза, характерных жалоб, данных объективного осмотра, лабораторного, эндоскопического и морфологического исследований.
ЭГДС с прицельной биопсией слизистой оболочки желудка (два биоптата из антрального отдела и два – из фундального) проводилась у всех больных до лечения и, у 40 детей через 6-8 недель после отмены антибактериальных или антисекреторных препаратов. Н. pylori выявляли бактериоскопическим методом в гастробиоптатах, а при проведении контроля - и быстрым уреазным методом.
Отдельно анализировалась переносимость препарата: оценивались индивидуальные реакции детей на органолептические свойства, фиксировалось наличие или отсутствие проявлений аллергии и других побочных эффектов (тошноты, боли в животе, учащения и изменения консистенции стула).
Пациенты были рандомизированы на две группы для назначения 7- и 10-дневных схем антихеликобактерной терапии первой линии (табл.1). При назначении Пептипака суточная доза препаратов рассчитывалась на массу тела пациента. В комплекс лечения дополнительно назначались пробиотические препараты в течение 7 дней.
Таблица 1. Протоколы эрадикационной терапии первой линии
|
№ группы |
Кол-во больных |
Протокол эрадикации |
Длительность терапии (дней) |
|
I |
22 |
Омепразол, амоксициллин, кларитромицин (ОАК-7) |
7 |
|
II |
25 |
Омепразол, амоксициллин, кларитромицин (ОАК-10) |
10 |
Успешная эрадикация констатировалась при отсутствии микроорганизмов в биоптатах и отрицательного результата быстрого уреазного теста. При анализе эффективности антихеликобактерной терапии оценивали выраженность клинических симптомов (общее состояние ребенка, уменьшение диспепсического и болевого синдромов, их интенсивность в течение дня). В каждой группе определяли показатель процентного соотношения вылечившихся от НР-инфекции пациентов к числу тех, кто получил лечение в соответствии с протоколом.
Наследственная отягощенность по язвенной болезни и раку желудка выявлена у 10 (21,3%) детей. Продолжительность симптомов желудочной диспепсии до момента включения в исследование составила от 6 мес. до 3-х лет. При осмотре больные наиболее часто жаловались на боль в эпигастральной области, возникающую как до, так и после приема пищи, раннее насыщение, снижение аппетита, тошноту, отрыжку, вздутие живота, неустойчивый стул. В клинической картине преобладал смешанный вариант функциональной диспепсии (26 детей), реже отмечались дискинетический (17) и язвенноподобный варианты (4 человека). Болезненность при пальпации в эпигастральной и пилородуоденальной областях отмечалась практически у всех (97,9 %) детей.
При ЭГДС у 46 пациентов были выявлены воспалительные изменения слизистой оболочки желудка и двенадцатиперстной кишки (отек, гиперемия, гиперсекреция) разной степени выраженности, у 1 ребенка эндоскопических изменений не обнаружено. Дефекты слизистой оболочки в виде единичных или множественных эрозий отмечались в 5-ти случаях, у 3-х пациентов - рубцующиеся язвенные дефекты ДПК. Сопутствующие нарушения моторики верхних отделов пищеварительного тракта: гастро-эзофагеальная рефлюксная болезнь с эзофагитом I-II степени выявлена у 10 детей (21,3%), из них в 2-х случаях имел место и дуодено-гастральный рефлюкс.
При гистологическом исследовании биоптатов слизистой оболочки желудка пангастрит диагностирован у 28 детей (59,6%). Изолированное поражение антрального отдела наблюдалось в 38,3% случаев, тела желудка – у 1 больного. По данным бактериоскопии, обсемененность НР слизистой оболочки антрума I ст. обнаружена у 10 пациентов (21, 3%), II ст. – у 16 (31, 4%) и III ст. - у 21 (47,3%).
7 детей, получивших эрадикационную терапию, выбыли из дальнейшего исследования ввиду отказа от повторной эндоскопии из-за отсутствия жалоб (3 человека из I-й группы и 4 из II-й). По данным морфологического исследования биоптатов из слизистой оболочки желудка и по результатам быстрого уреазного теста в I группе эрадикация была достигнута у 16 (84,4%), а во II-й группе – у 19 (90,4%) пациентов (табл.2).
Таблица 2. Результаты эрадикационной терапии
|
№ группы |
Количество больных |
Эффективность эрадикации (абс./% ) |
|
|
НР (--) |
НР (+) |
||
|
I |
19 |
16 (84,4%) |
3 (15,6%) |
|
II |
21 |
19 (90,4%) |
2 (9,6%) |
Боли в верхних отделах живота и симптомы диспепсии по окончании лечения уменьшились у 36 пациентов независимо от результатов эрадикации НР. В 4 случаях (при неудачной эрадикации) оцениваемые симптомы сохранялись.
Данные гистологического исследования биоптатов слизистой оболочки желудка до и после проведения эрадикационной терапии представлены в таблице 3.
Таблица 3. Гистологические показатели активности и выраженности воспаления в слизистой оболочке желудка до и после эрадикации
|
Гистологические показатели
|
Слизистая оболочка желудка |
|||
|
фундальный отдел до лечения (n=47) / после лечения (n=40) |
антральный отдел до лечения (n=47) / после лечения (n=40) |
|||
|
абс. |
% |
абс. |
% |
|
|
Активность воспаления |
||||
|
- |
18/26 |
38,3/65 |
11/22 |
23,4/55 |
|
+ |
19/11 |
40,5/27,5 |
13/14 |
27,6/35 |
|
++ |
9/3 |
19,1/7,5 |
20/4 |
42,6/10 |
|
+++ |
1/- |
2,1/- |
3/- |
6,4/- |
|
Интенсивность воспаления |
||||
|
- |
18/23 |
38,3/57,5 |
1/19 |
2,1/47,5 |
|
+ |
15/13 |
31,9/32,5 |
4/17 |
8,5/42,5 |
|
++ |
10/4 |
21,3/10 |
23/3 |
48,9/7,5 |
|
+++ |
4/- |
8,5/- |
19/1 |
40,5/2,5 |
После эрадикации инфекции НР уже через месяц у большинства больных исчезла нейтрофильная и мононуклеарная инфильтрация эпителия и собственной пластинки слизистой оболочки, а также значительно снизилась активность и интенсивность воспаления слизистой оболочки желудка.
Выраженных побочных эффектов, приведших к прекращению лечения, не отмечено. У наблюдаемых нами детей не зарегистрировано случаев кожной сыпи или других аллергических проявлений на прием препарата. Три пациента сообщили об увеличении частоты стула до 4 раз в сутки в течение 2-х дней, двое указывали на тошноту, один - на появление металлического привкуса во рту. Количество побочных эффектов было одинаковым в обеих группах.
Таким образом, исследование показало, что тройная 10-ти дневная терапия первой линии (омепразол, кларитромицин и амоксициллин) является эффективной и оптимальной для эрадикации Helicobacter pylori у детей. Схема может успешно применяться в амбулаторных условиях.
Протокол терапии первой линии, включающий омепразол, кларитромицин и амоксициллин (Пептипак) у детей с хроническим НР-ассоциированным гастритом обеспечивает высокий уровень эрадикации. Эффективность эрадикации повышается при увеличении продолжительности курса лечения до 10 дней (р< 0,05). Пептипак хорошо переносится, клинически значимых побочных реакций в исследуемых группах детей не отмечено. После уничтожения хеликобактерной инфекции значительно уменьшаются воспалительные явления слизистой оболочки желудка.
Применение трехкомпонентной терапии первой линии (омепразол, кларитромицин, амоксициллин) приводит к быстрому клиническому улучшению.
Литература:
1. Аруин Л.И. Качество заживления гастродуоденальных язв: функциональная морфология, роль методов патогенетической терапии // Экспериментальная и клиническая гастроэнтерология. Репринт. 2006. 5с.
2. Бовбель И.Э. Сравнительный анализ клинико-морфологических изменений и показателей липидного обмена, уровня среднемолекулярных пептидов у детей с хроническим гастродуоденитом. Автореф. дисс., канд. мед. наук. Минск,1999.– 22с.
3. Болезни пищевода и желудка. Ивашкин В.Т., Шептулин А.А. Кратк. практическое руководство. – М.: МЕДпресс-информ, 2002. – 144с.
4. Исаков В.А. Терапия кислотозависимых заболеваний ингибиторами протонного насоса в вопросах и ответах // Гастроэнтерология / хирургия. Репринт.2006, 7с.
5. Лапина Т.Л. Макролидный антибиотик кларитромицин в эрадикационной терапии инфекции Helicobacter pylori // РМЖ. Приложение. Болезни органов пищеварения. Том 8, №1, 2006. С.39-42.
6. Логинов А.Ф. «Маастрихт-3» – современная тактика диагностики и лечения инфекции Helicobacter pylori // Фарматека. №12 (127) 2006. - С. 46-48.
7. Маев И.В., Самсонов А.А. Современные стандарты лечения кислотозависимых заболеваний, ассоциированных с H. pylori (материалы консенсуса Маастрихт-3) // Гастроэнтерология. Приложение к журналу Consilicum medicum №1, 2006.С.3- 8
8. Пиманов С.И., Макаренко Е.В. Анализ эффективности протоколов эрадикации инфекции Helicobacter pylori // Рецепт. – 2005. - № 1. – С. 19-23.
9. Пиманов С.И., Макаренко Е.В., Королева Ю.И. Возможности проведения эмпирической эрадикационной терапии у больных дуоденальной язвой в Республике Беларусь // Рецепт. – 2006. - № 1 (45). – С. 56-60.
10. Хавкин А.И., Жихарева Н.С. Современные принципы антихеликобактерной терапии у
11. детей// Русский Медицинский Журнал. Том 13, №3, 2005. С.137-139.


