Публикации
Информация для специалистов
Информация предназначена для специалистов здравоохранения и не может быть использована иными лицами, в том числе для замены консультации с врачом и для принятия решения о применении данных препаратов!
Язвенные поражения в дерматологии и их терапия
Язвенные поражения в дерматологии и их терапия
В практике дерматолога нередко встречаются патологические процессы, сопровождающиеся образованием на коже и слизистых язвенных поражений. Образование язвы является показателем осложненного течения того или иного заболевания, вызывает значительные трудности в лечении и требует назначения системных и топических лекарственных средств.
Язвой называют глубокий дефект кожи, поражающий не только эпидермис, но и сосочковый слой собственно кожи, иногда подкожную клетчатку и даже ниже расположенные ткани. После заживления язва всегда оставляет рубец. Она является следствием патологического процесса, приводящего к распаду первичных инфильтративных элементов в глубоких отделах дермы – бугорков, узлов, при вскрытии глубоких пустул, а также может формироваться первично вследствие некроза тканей, обусловленного трофическими нарушениями в связи с изменением сосудов (атеросклероз, хроническая венозная недостаточность, васкулит).
Язвы могут быть различной величины, формы и глубины. Обычно остро развивающиеся язвы имеют небольшие размеры, в то время как язвы при длительно существующих хронических патологических процессах (варикозные язвы, гуммы, хроническая язвенная пиодермия и др.) нередко отличаются значительными размерами. Формы и края язвы важны для диагностики. Так, язвенный твердый шанкр, изъязвившиеся гуммы, некоторые типы базалиом кожи имеют круглую, резко очерченную форму; варикозные язвы, язвы при туберкулезной волчанке отличаются причудливыми фестончатыми очертаниями.
Края язвы бывают подрытыми, отвесными, блюдцеобразными, развороченными, каллезными, мягкими и т.п. Так, при язвенном твердом шанкре они ровные, геометрически правильной формы с постепенным «блюдцеобразным» переходом ко дну язвы. При колликвативном туберкулезе, некоторых формах пиодермии, глубоких микозах края язвы мягкие, подрытые, нависающие над дном. При центральном некрозе воспалительных узлов (сифилитическая гумма) язвы имеют отвесные края, в виде валика возвышающиеся над уровнем кожи. Валикообразные края характерны для язвы при плоскоклеточном раке, изъязвившейся кератоакантоме, распаде опухолевых элементов грибовидного микоза. В некоторых случаях выступающие края язвы очень плотные, их поверхность покрыта плотными роговыми массами (плоскоклеточный рак, трофические язвы) или гладкая, лишенная подобных наслоений (кератоакантома, грибовидный микоз). Язвы сифилитических гумм, распадающихся злокачественных опухолей обычно отличаются значительной глубиной, в то время как при ряде других заболеваний (язвенная форма индуративной эритемы Базена, варикозный симптомокомплекс, липоидный некробиоз) более поверхностные.
Дно язвы может быть ровным, гладким (твердый шанкр) неровным, извилистым (колликвативный туберкулез, карбункул), кратерообразным (сифилитическая гумма). На его поверхности могут быть выражены грануляции (лейшманиоз, трофические язвы, вегетации (вегетирующая пиодермия). В большинстве случаев дно язвы покрыто серозным, гнойным, кровянистым отделяемым, которое придает ей ту или иную окраску. Нередко отделяемый со дна язвы секрет ссыхается в серозные, гнойные или кровянистые корки. При распаде инфекционной гранулемы (сифилитическая гумма) вокруг язвы выражены инфильтрат и застойная гиперемия. При застарелых варикозных язвах по периферии часто наблюдается диффузное уплотнение, склероз тканей. При первичном сифилисе вокруг язвы в ряде случаев отмечается плотный отек. При вульгарной волчанке, колликвативном туберкулезе вокруг образовавшихся язв наблюдается тестоватый, цианотичной окраски инфильтрат. При гнойных воспалительных процессах вокруг язвы развиваются отек, гиперемия, в ряде случаев отсевы в виде пустул. Совокупность перечисленных выше признаков язвы нередко имеет решающее дифференциально-диагностическое значение. Язва всегда заживает рубцом, характерные особенности которого в ряде случаев позволяют предположительно установить перенесенное заболевание (1).
В основе гангренозной пиодермии лежит аллергический васкулит, а различным микроорганизмам отводят роль сенсибилизирующего фактора (4). Изъязвления кожи начинаются с пузырька, пустулы, иногда с узловатого или плоского инфильтрата, которые быстро некротизируются, увеличивается в размерах. Края язвы синюшно-красные, подрытые, приподняты в виде валика, окруженного зоной гиперемии. В пределах валикообразной инфильтрации имеются множественные пустулы и очаги некроза. Дно язвы неровное, покрытое легко кровоточащими грануляциями, отделяемое обильное, кровянисто-гнойное. Очаги серпегинируют во всех или в одном каком-либо направлении, одновременно рубцуясь в другом. Патологический процесс располагается чаще на конечностях, преимущественно нижних, реже на туловище, сопровождаясь значительной болезненностью. Содержимое начальных пустул может быть стерильным. В отделяемом язв обнаруживают разнообразную кокковую и бактериальную флору. Общее состояние страдает относительно мало. Может быть преходящая лихорадка.
Прогноз не всегда благоприятный, определяется имеющимися одновременно системными заболеваниями (язвенный колит, лейкоз, хронический полиартрит и др.). Характерна склонность к рецидивам (2).
Язвенные поражения кожи наиболее часто встречается у пациентов с паратравматической и варикозной экземой, сосудистыми поражениями нижних конечностей, при хронической язвенной пиодермии, вульгарной эктиме, нейротрофических нарушениях.
Лечение больных с язвенными процессами на коже зависит от первичного патологического процесса, обуславливающего изъязвление, общего состояния, сопутствующих заболеваний. Дерматологи отдают предпочтение консервативным методам терапии. Практически при любом генезе трофических язв голеней (варикозная болезнь на фоне хронической венозной недостаточности, следствие облитерирующего атеросклероза сосудов нижних конечностей, язв, возникших на фоне посттромбофлебитического синдрома, или упорного рожистого воспаления) важную роль в возникновении и ускоренном росте трофических язв играет симбиоз патогенных и сапрофитных микроорганизмов (5). Имеется множество публикаций и рекомендаций по лечению таких пациентов системными антибиотиками разных групп (3,6). Однако продолжительное их применение способствует возникновению ряда осложнений и не всегда приводит к удовлетворительному клиническому результату из-за развития резистентности микроорганизмов. Поэтому для лечения язвенных поражений на коже дерматологи применяют топические антибактериальные и противовоспалительные средства. Но при длительном применении местных антибиотиков довольно часто возникает сенсибилизация, патологический процесс усугубляется аллергическим дерматитом и развитием резистентности к терапии. Препаратами выбора являются серебросодержащие средства, которые обладают противовоспалительными, антибактериальными и эпителизирующими свойствами.
 В нашей стране зарегистрирован и нашел широкое применение препарат сульфадиазина серебра (1%) - крем «Силвадерм» фармацевтической кампании «Pharmacare». Механизм антимикробного действия крема Силвадерм (сульфадиазина серебра) отличается от механизма действия других солей серебра и самих сульфаниламидов. В препарате проявляется синергизм совместного антимикробного действия ионов серебра и сульфадиазина. Сульфадиазин серебра в ране медленно диссоциирует с равномерным высвобождением ионов серебра, которые обеспечивают бактерицидные свойства препарата, подавляя рост и размножение микроорганизмов и не оказывая при этом токсического воздействия. Гидрофильная основа крема, имеющая оптимальный рН, обеспечивает местный анальгезирующий эффект и увлажнение раны, что способствует хорошей переносимости, облегчению и ускорению её заживления.
В нашей стране зарегистрирован и нашел широкое применение препарат сульфадиазина серебра (1%) - крем «Силвадерм» фармацевтической кампании «Pharmacare». Механизм антимикробного действия крема Силвадерм (сульфадиазина серебра) отличается от механизма действия других солей серебра и самих сульфаниламидов. В препарате проявляется синергизм совместного антимикробного действия ионов серебра и сульфадиазина. Сульфадиазин серебра в ране медленно диссоциирует с равномерным высвобождением ионов серебра, которые обеспечивают бактерицидные свойства препарата, подавляя рост и размножение микроорганизмов и не оказывая при этом токсического воздействия. Гидрофильная основа крема, имеющая оптимальный рН, обеспечивает местный анальгезирующий эффект и увлажнение раны, что способствует хорошей переносимости, облегчению и ускорению её заживления.
Крем «Силвадерм» мы с успехом применяли в комплексном лечении 19 больных с язвенными поражениями на коже. У 9 пациентов диагностирована паратравматическая экзема с изъязвлениями, у 6 – узелково-некротические васкулиты, у 2 – вульгарная эктима, у 1 – хроническая язвенная пиодермия, у 1 – гангренозная пиодермия. Местное лечение Силвадермом больные переносили хорошо. Аллергических реакций на препарат не отмечено. В зависимости от размеров язвенных дефектов продолжительность лечения составляла от 1 недели до 1 месяца.
Особый интерес представляет лечение кремом «Силвадерм» гангренозной пиодермии.
Приводим наше наблюдение.
Больная П., 22 лет, поступила во II кожное отделение Минского городского кожно-венерологического диспансера 28 мая 2007 года. Считает себя больной с сентября 2006 года, когда после операции по удалению варикозно расширенных вен нижних конечностей, на коже нижних конечностей и туловища появились единичные высыпания. Лечилась амбулаторно и стационарно в Брестском областном кожно-венерологическом диспансере. Получала антибиотикотерапию системную и местную, иммунотерапию, кортикостероиды. На фоне проводимой терапии заболевание прогрессировало.
При поступлении общее состояние пациентки удовлетворительное. Со стороны внутренних органов и систем патологии не выявлено. Температура тела нормальная, АД 120/70 мм рт.ст. Общий анализ крови от 29.05.2007г.: лейкоцитов 10.7 х 103/мл, СОЭ 47 мм/час, общий анализ мочи без патологических отклонений. В биохимическом анализе крови CРБ 3+.
Патологический процесс локализуется на коже спины. Имеется два очага: в области правой лопатки – 10х5 см, в области поясницы – 25х20 см. Очаги однотипные, имеют неровные полициклические очертания и подрытые края. Края язв приподняты в виде инфильтрированного валика ливидно-розового цвета, переходящего в здоровую кожу, отделяясь от нее зоной гиперемии. На валике инфильтрата, преимущественно с его внутренней стороны, множество мелких поверхностных пустул и очажков некроза. Ближе к центру язв очажки сливалиются в сплошную зону некроза. Дно язв неровное, выполнено сочными и легко кровоточащими грануляциями, покрытыми некротическими тканями. Отделяемое язв обильное, гнойно-геморрагического характера с примесью распадающихся тканей и неприятным гнилостным запахом. В центральных отделах язв – отдельные очаги некроза, гнойного расплавления. Язвы увеличивались в размерах путем эксцентрического роста или серпигинирования в одном направлении. В менее активных отделах поражения края язв становились уплощенными и постепенно переходили в белесоватый гладкий рубец, распространяющийся на центральную часть язвы (рисунок, а).
При бактериологическом исследовании в отделяемом язв выделен золотистый стафилококк, устойчивый к пенициллинам, цефалоспоринам, фторированным хинолонам, умеренно чувствительный к доксициклину, азитромицину, цефтриаксону, чувствительный к левомицетину, ванкомицину.
Назначена следующая терапия: ванкомицин, цефтриаксон, дексаметазон, актовегин. Системная терапия способствовала стабилизации процесса. Для эпителизации раневых поверхностей в комплексной терапии больной существенную роль сыграла местная терапия кремом «Силвадерм». Препарат способствовал очищению язв от некротических масс, ликвидации инфекционно-воспалительного процесса (рисунок, б). После выписки из стационара (22.06.2007г.) больная продолжала местную терапию и к августу наступило полное рубцевание язв.
Таким образом, язвенные поражения на коже и слизистых – нередкая патология в дерматологической практике. Лечение язв вызывает значительные трудности и требует применения системных и топических препаратов разных фармакологических групп. Крем «Силвадерм» обладает антибактериальными и репаративными свойствами и является высокоэффективным средством для местного лечения язвенных поражений различного генеза, а также гангренозной пиодермии.
Больная гангренозной пиодермией: а - до лечения; б - через 3 недели после лечения
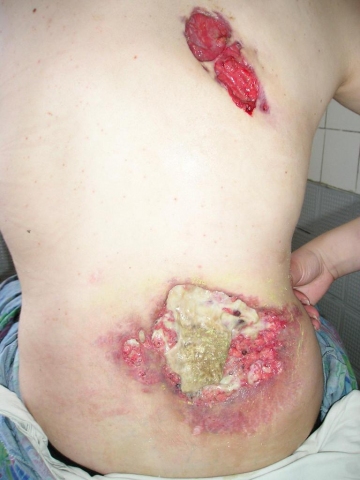
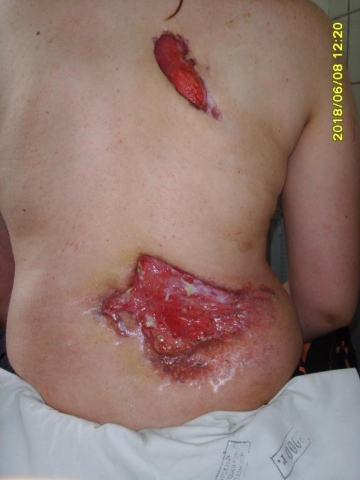
а б
Литература:
1. Дифференциальная диагностика кожных болезней. Руководство для врачей. /Под ред. Беренбейна Б.А., Студницина А.А. М.: «Медицина». 1989.- С.61-63.
2. Каламкарян А.А., Мордовцев В.Н., Трофимова Л.Я. Клиническая дерматология. Редкие и атипичные дерматозы.- Ереван: «Айастан». 1989.- С.381-382.
3. Каламкарян А.А., Архангельская Е.И., Глухенький Б.Т. Гнойничковые заболевания кожи //Кожные и венерические болезни. Руководство для врачей./ Под ред. Ю.К.Скрипкина. В 4 томах. Том 1. М.: Медицина.- 1995.- С.256-294.
4. Королев Ю.Ф., Ходюков Э.Я.К вопросу об этиологии, патогенезе и лечении гангренозной пиодермии // Вестник дерматол. - 1974.- № 11.- С. 11-14.
5. Панкратов В.Г. Аргосульфон в дерматологической клинике //Искусство медицины.- 2008.- №1(2).- С.108-111.
6. Фицпатрик Джеймс Е., Эллинг Джон Л. Секреты дерматологии. Санкт-Петербург: «Невский диалект». 1999. - 512 с.

